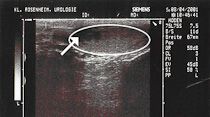
In zweifelhaften Fällen kann eine Schnellschnittuntersuchung durchgeführt werden. Hierbei wird während der Operation eine Gewebeprobe aus dem verdächtigen Areal des Hodens einem Pathologen zur Begutachtung übersandt. Das Gewebe wird sofort beurteilt und der Befund dem Operateur unmittelbar in den Operationssaal übermittelt, so dass beim Vorliegen einer gutartigen Erkrankung der Hoden ggf. nicht komplett entfernt werden muss.
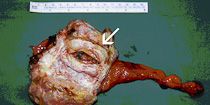
Der entfernte tumortragende Hoden wird nach Beendigung der Operation durch einen Pathologen beurteilt. Nach international festgelegten Kriterien wird der Hodentumor mikroskopisch untersucht. Das Ergebnis der feingeweblichen (histologischen) Untersuchung liefert wichtige, therapierelevante Informationen für die behandelnden Ärzte:
Anhand der feingeweblichen Untersuchung werden die Keimzelltumoren des Hodens in sogenannte Seminome und Nicht-Seminome unterschieden, für das weitere Vorgehen ein wichtiger und entscheidender Faktor, da sich das therpeutische Vorgehen bei Seminomen zum Teil deutlich von dem der Nicht-Seminome unterscheidet.
Die feingewebliche Untersuchung des entfernten Hodens durch den Pathologen stellt demzufolge eine entscheidende diagnostische Maßnahme und therapeutische Weichenstellung dar. Erst nach Vorliegen des pathologischen Befundes kann somit über das weitere therapeutische Vorgehen entschieden werden.
Folgende Fragen ergeben sich für das weitere Vorgehen beim Hodentumor:
- Handelt es sich um ein Seminom oder Nicht-Seminom?
- Werden Blutgefäße im Hoden oder das „rete testis“ durch den Tumor erfaßt?
- Finden sich im Rahmen der Umfelddiagnostik (CT) Lymphknoten- oder Organmetastasen? Welche Größe haben diese?
- Sind die Tumormarker erhöht und wenn ja, in welchem Ausmaß?
Anhand dieser Kriterien läßt sich das Ausmaß der Tumorerkrankung sicher klassifizieren (Tab. 1). Dem Tumorstadium entsprechend kann jedem Patienten ein individuelles Behandlungsregime vorgeschlagen werden. In einigen Tumorstadien können dem Patienten alternative Behandlungsmöglichkeiten angeboten werden; zwischen denen nach den Bedürfnissen des Patienten abgewogen werden kann. Grundlage für die Wahl des Behandlungsverfahrens stellt eine ausführliche Beratung des Patienten durch die behandelnden Ärzte dar. Eine enge ärztliche Kooperation zwischen den an der Behandlung beteiligten Fachdisziplinen (Urologie, Onkologie, Strahlentherapie) stellt heute eine Selbstverstänlichkeit zum Wohle des Patienten dar.
| Stadium |
|
Diagnostik |
| I |
|
Kein Metastasennachweis |
| IIA |
|
Retroperitoneale Lymphknoten mit einem Durchmesser kleiner 2cm |
| IIB |
|
Retroperitoneale Lymphknoten mit einem Durchmesser von 2-5 cm |
| IIC |
|
Retroperitoneale Lymphknoten mit einem Durchmesser größer 5cm |
| III |
|
Lymphknotenmetastasen oberhalb des Zwerchfells und / oder andere Organmetastasen |