Rhythmologische Sprechstunde
Mo 09.00 - 11.30 Uhr, 13.30 - 15.00 Uhr
Di nach Vereinbarung
Mi 09.00 - 11.30 Uhr, 13.30 - 15.00 Uhr
Do nach Vereinbarung
Privatsprechstunde Dr. Kaufmann
Nach Vereinbarung
+49 (0) 80 31 - 365 31 05
Fax +49 (0) 80 31 - 365 48 67
Diese erfolgt mittels Radiofrequenzenergie (Gewebeverödung durch Wärme), Cryo-Ablation (Vereisung) und Elektroporation (Pulsed Field Ablation). Welches Verfahren individuell zum Einsatz kommt, wird im Vorfeld des Eingriffs besprochen.
Hierzu gehören: AV-Knoten-Reentry-Tachykardie, AV-Reentry-Tachykardie, Wolff-Parkinson-White-Syndrom
Bei diesen Herzrhythmusstörungen kreisen elektrische Signale im Herzen in einer Art „Kurzschluss-Schleife“. Dadurch kann es plötzlich zu sehr schnellem Herzschlag kommen.
Zur genauen Abklärung wird eine spezielle Untersuchung des Herzens durchgeführt. Wird die Ursache gefunden, kann sie häufig direkt im selben Eingriff behandelt werden: Die störende Leitungsbahn wird gezielt verödet, sodass das Herz wieder normal schlagen kann.
Beim Vorhofflattern oder bei fokalen Vorhoftachykardien entstehen schnelle Herzrhythmen durch klar abgegrenzte Bereiche im Vorhof.
Hier wird zunächst die genaue Ursache im Herzen lokalisiert. Anschließend können die verantwortlichen Stellen gezielt behandelt werden, um den normalen Herzrhythmus wiederherzustellen und ein Wiederauftreten zu verhindern.
Diese Rhythmusstörungen entstehen in den Herzkammern. Oft spüren Betroffene Herzstolpern oder Herzrasen, oder fühlen sich eingeschränkt belastbar. Selten kann es zu Ohnmachtsanfällen kommen.
Bei Rhythmusstörungen aus den Herzkammern ist es wichtig, „gutartige“ von „bösartigen“ Arrhythmien zu unterscheiden. Bei ansonsten herzgesunden Menschen sind sie meistens gutartig.
Durch das EKG und eine Elektrophysiologische Untersuchung (EPU) kann festgestellt werden, wo genau die Störung entsteht. Falls notwendig, kann eine gezielte Behandlung erfolgen, um die Ursache direkt im Herzen zu beheben.
Die elektrophysiologische Untersuchung ist eine spezielle Herzuntersuchung, bei der die elektrischen Signale im Herzen genau gemessen werden.
Sie wird eingesetzt bei:
zu schnellem Herzschlag (Tachykardie)
zu langsamem Herzschlag (Bradykardie)
unklaren Ohnmachtsanfällen (Synkopen)
Ziel ist es, die Ursache sicher zu erkennen und die passende Behandlung festzulegen, z. B. durch eine Katheterablation.
In der rhythmologischen Sprechstunde werden komplexe Herzrhythmusstörungen individuell beurteilt.
Hier erfolgt:
- die genaue Einschätzung Ihrer Beschwerden
- die Planung weiterer Untersuchungen oder Behandlungen
- die Aufklärung vor einem Eingriff
- die Nachsorge nach einer Behandlung
- Meist erfolgt die Vorstellung nach Überweisung durch Ihre behandelnde Kardiologin oder Ihren Kardiologen.
Dies ist die häufigste Rhythmusstörung des Menschen. Zwar steigt die Wahrscheinlichkeit mit dem Alter, es können jedoch auch junge Menschen betroffen sein. Obwohl eine direkte Ursache oft nicht auszumachen ist, gibt es Faktoren, die das Auftreten begünstigen. Hierzu zählen z. B. strukturelle Veränderungen am Herzen (Herzklappenfehler, Herzschwäche), Bluthochdruck, Übergewicht, Schlafapnoe-Syndrom etc.
Vorhofflimmern ist per se nicht lebensbedrohlich, kann aber ursächlich für das Auftreten von Folgeerkrankungen wie Herzschwäche sein. Durch den veränderten Blutfluss in den Vorhöfen können Blutgerinnsel entstehen, die einen Schlaganfall verursachen. Darüber hinaus leiden Betroffene oft unter Symptomen wie Herzrasen oder -stolpern, Schwindel, Luftnot und allgemeiner Schwäche.
Die Behandlung von Vorhofflimmern verfolgt mehrere Ziele. Eines ist die Verhinderung der Folgeerkrankungen. Ein weiteres, wesentliches Behandlungsziel ist Beschwerdefreiheit oder zumindest eine Beschwerdelinderung. Neben einer meist notwendigen Gerinnungshemmung (Antikoagulation) und Kontrolle der Risikofaktoren können spezielle Medikamente (Antiarrhythmika) entweder zum „Bremsen“ der Herzfrequenz (Frequenzlimitierung) oder zum Erhalt des normalen Rhythmus (Sinusrhythmus) eingesetzt werden. Zur Überführung des Vorhofflimmerns in den Sinusrhythmus ist dann oft eine elektrische Kardioversion notwendig.
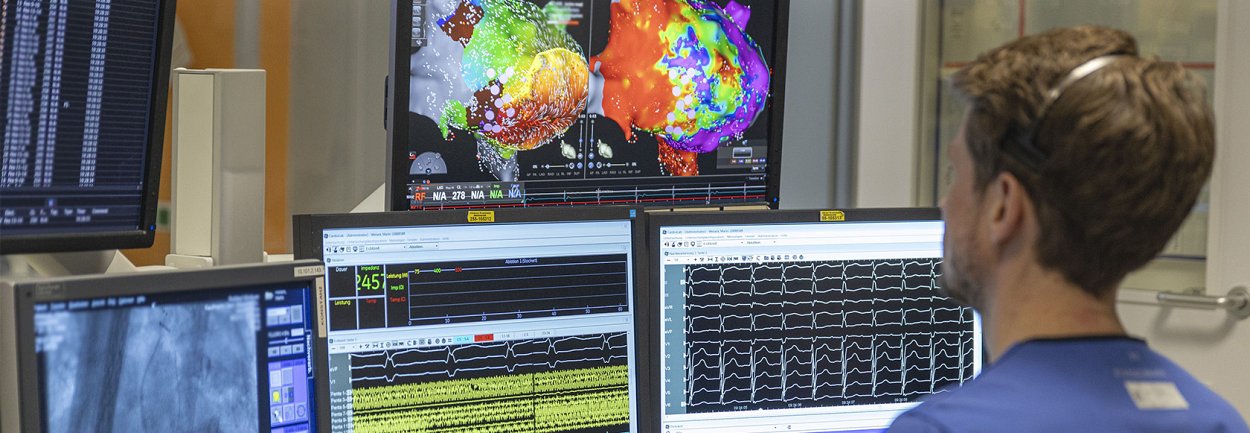
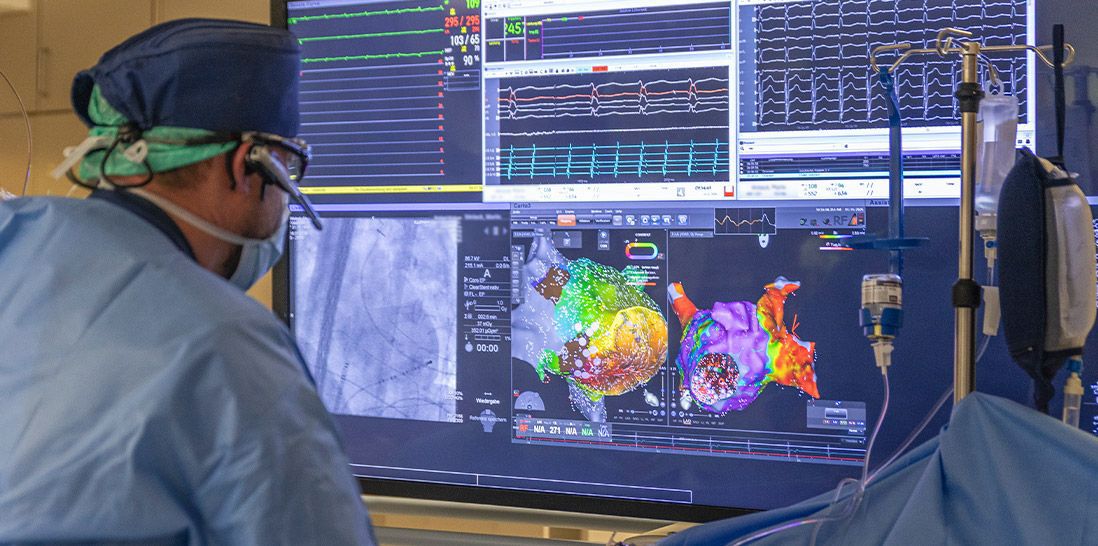
Ein weiteres, etabliertes Verfahren zum Erhalt des Sinusrhythmus ist die Pulmonalvenenisolation. Bei dieser invasiven Methode wird über spezielle Herzkatheter die elektrische Leitung zwischen Pulmonalvenen (Lungenvenen) und linkem Vorhof unterbrochen. Hierdurch werden autonome Erregungszentren in den Pulmonalvenen ausgeschaltet, die Vorhofflimmern auslösen können.
Das Prinzip der Pulmonalvenenisolation beruht auf der Ablation (Gewebeverödung) von Herzmuskelgewebe im linken Vorhof um die Lungenvenenmündung. Hierzu stehen am RoMed Klinikum Rosenheim sog. thermische Verfahren zur Verfügung wie die Ablation mittels Radiofrequenzenergie (Wärme). Dabei werden die Pulmonalvenen mit einer feinen Katheterspitze „Punkt für Punkt“ isoliert. Alternativ kann eine Ablation mittels „Cryo-Ballon“ (Vereisung des Gewebes) durchgeführt werden.
Als neuestes, nicht-thermisches Verfahren hat sich inzwischen die sog. Elektroporation etabliert. Diese auch als „Pulsed Field Ablation“ bezeichnete Methode nutzt hochfrequente elektrische Felder zur gezielten irreversiblen Schädigung der Herzmuskelzellen, ohne dabei das umliegende Gewebe thermisch zu verletzen. Das Verfahren gilt deshalb und aufgrund der kurzen Prozedurdauer als sehr effektiv und sicher und wird am Klinikum Rosenheim seit 2024 durchgeführt.
Welche Art der Ablation individuell geeignet ist, wird im Vorgespräch mit dem behandelnden Arzt erörtert.
Unsere Klinik führt jährlich über 400 Pulmonalvenenisolationen durch und ist als „Vorhofflimmer-Zentrum“ durch die Deutsche Gesellschaft für Kardiologie (DGK) zertifiziert.
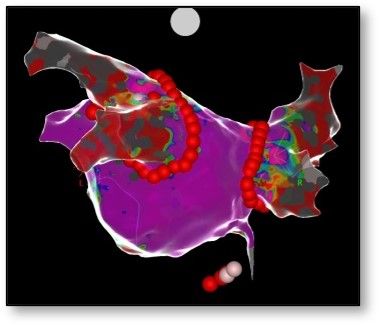
Pulmonalvenenisolation mittels Radiofrequenzablation (Carto 3)
Hier liegt eine fehlerhaft kreisende Erregung („Makro-Reentry“) im Bereich der Herzvorhöfe zugrunde. Meist besteht eine symptomatische Tachykardie (Herzrasen). Risiken, Symptomatik und die nicht-invasiven Therapieoptionen unterscheiden sich im Prinzip nicht wesentlich von denen des Vorhofflimmerns. Im Hinblick auf die interventionelle Therapie bestehen Unterschiede im Vergleich zum Vorhofflimmern.
Bei Vorhofflattern ist zur Planung einer elektrophysiologischen Untersuchung mit dem Ziel einer Behandlung der Rhythmusstörung durch eine Katheterablation (Gewebeverödung) die genaue Beurteilung des Elektrokardiogramms (EKG) Voraussetzung. Anhand des EKG kann der Arzt abschätzen, in welchem Teil der Vorhöfe die kreisende Erregung lokalisiert ist und ob „typisches“ oder „atypisches“ Vorhofflattern vorliegt.
„Typisches“ Vorhofflattern ist eine häufige Rhythmusstörung. Der Erregungsablauf kann definierten anatomischen Strukturen im rechten Vorhof zugeordnet werden. Die Rhythmusstörung „kreist“ entlang der Trikuspidalklappe zwischen rechtem Vorhof und rechter Herzkammer. Die in diesem Fall zu abladierende Stelle, der sog. „kavotrikuspidale Isthmus“, ist relativ einfach zugänglich. Durch eine Ablation in diesem Bereich kann das Vorhofflattern sicher und mit hoher Erfolgsrate bei niedrigem Rezidivrisiko behandelt werden.
„Atypisches“ Vorhofflattern kann sich entlang verschiedener Strukturen im rechten oder linken Vorhof ausbreiten. Die interventionelle Behandlung ist meist aufwendiger als bei „typischem“ Vorhofflattern. Oft sind Patienten nach Herzoperation oder vorangehender Ablation betroffen. In diesem Fall wird der Ablauf der kreisenden Erregung durch ein elektroanatomisches Mapping (dreidimensionale Kartierung) der Herzvorhöfe dargestellt um Regionen zu identifizieren, deren Ablation zu einer Beendigung des Vorhofflatterns und einer Verhinderung des Wiederauftretens führt.
Das Klinikum Rosenheim verfügt über ein modernes Mappingsystem zur hochauflösenden Kartierungen der Vorhöfe. Damit kann eine invasive Behandlung von atypischem Vorhofflattern präzise und sicher durchgeführt werden.
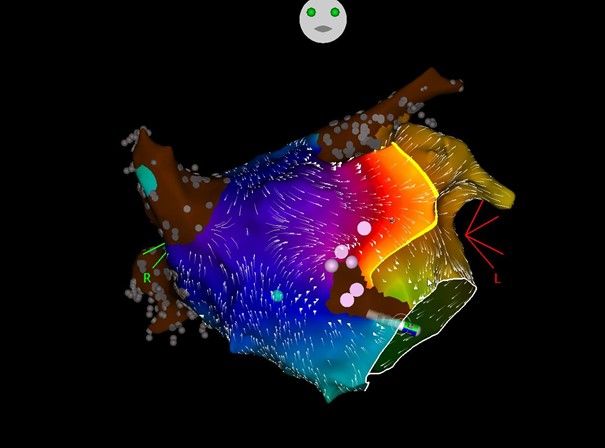
Elektroanatomische Kartierung eines Vorhofflatterns im linken Vorhof (Carto 3)
Die AV-Knoten (engl. „node“)-Reentry-Tachykardie (abgekürzt AVNRT) ist eine häufige Herzrhythmusstörung, die ihren Ursprung auf Ebene der Vorhöfe hat. Die Herzfrequenz beträgt dabei meist 150-200/min (selten bis 220/min). Die Tachykardie („Herzrasen“) tritt schlagartig auf („wie ein Lichtschalter“), ist regelmäßig („wie ein Uhrwerk“) und endet ebenso plötzlich. Terminiert die Tachykardie nicht spontan, ist eine akute medikamentöse Therapie durch spezielle intravenöse Rhythmusmedikamente notwendig. Die AVNRT tritt meist erstmals im jungen Erwachsenenalter und etwas häufiger bei Frauen auf. Die Betroffenen spüren während der Tachykardie neben Herzrasen oft ein Pulsieren der Halsvenen, was durch eine nahezu gleichzeitige Erregung der Herzvorhöfe und -kammern zu erklären ist.
Elektroanatomische Grundlage der AVNRT ist eine spezielle Leitungseigenschaft des den AV-Knoten umgebenden Gewebes. Vereinfacht dargestellt haben Patienten mit AVNRT keine homogenen Leitungseigenschaften des rechten Vorhofs, sondern einen schnell („fast-pathway“) und einen langsam („slow-pathway“) leitenden Bereich. Durch eine Extrasystole (manchmal verspürt als „Herzstolpern“) wird dann eine kreisende Erregung in der Region des AV-Knotens ausgelöst.
Die AVNRT lässt sich sehr sicher und mit sehr hoher Erfolgsrate mittels Hochfrequenzstrom (Katheterablation, Gewebeverödung) behandeln. Ziel der Verödung ist dabei die sog. „slow-pathway“-Region.
Manchmal dauern die Episoden nur sehr kurz an, so dass keine EKG-Dokumentation gelingt. Bei typischen Symptomen mit entsprechendem Leidensdruck kann in solchen Fällen auch direkt eine elektrophysiologische Untersuchung (EPU) in Ablationsbereitschaft erfolgen. Das Vorgehen kann im Vorgespräch in der Rhythmussprechstunde festgelegt werden.
Dem WPW-Syndrom liegt eine zusätzliche (sog. „akzessorische“) Leitungsbahn im Herzen zugrunde, die einen elektrischen „Kurzschluss“ zwischen den Herzvorhöfen und den Herzkammern darstellt. Das Vorhandensein einer solchen zusätzlichen Leitungsbahn kann in vielen Fällen bereits in einem gewöhnlichen Ruhe-EKG entdeckt werden.
Man spricht dann von sog. „Präexzitation“, sichtbar durch eine Delta-Welle im Kammer-Komplex. Eine zusätzliche Leitungsbahn führt nicht zwingend zu Symptomen und ist oft ein harmloses Phänomen. Geht die akzessorische Leitungsbahn jedoch mit Herzrasen einher, spricht man von einem WPW-Syndrom (Wolff-Parkinson-White-Syndrom).
Herzrasen entsteht in diesem Fall durch eine kreisende Erregung zwischen Herz-Vorhöfen und –Kammern aufgrund einer akzessorischen Bahn (AVRT = AV-Reentry-Tachykardie). Die Tachykardien treten typischerweise anfallsartig auf mit plötzlichem Beginn und ebenso abruptem Ende. Obwohl diese Phasen von Herzrasen meist nur wenige Minuten andauern, werden sie von den Betroffenen nicht selten als bedrohlich wahrgenommen. Der Kreislauf kann derart beeinträchtigt sein, dass Schwindel und Bewusstseinsstörungen bis hin zur kurzen Bewusstlosigkeit auftreten.
In speziellen Fällen, in denen neben der zusätzlichen Leitungsbahn Vorhofflimmern (siehe dort) auftritt, kann ein weiteres Problem entstehen: die extrem schnell aufeinanderfolgenden elektrischen Vorhofimpulse des Vorhofflimmerns können über die zusätzliche Leitungsbahn nahezu „ungebremst“ auf die Herzkammer übertragen werden. Es entsteht dann ein sehr schneller Herzschlag, der im Extremfall in lebensbedrohliche Rhythmusstörungen übergehen kann.
Wird eine zusätzliche Leitungsbahn im EKG entdeckt oder vermutet, kann oft durch einfache Untersuchungen (wie z.B. durch ein Belastungs-EKG) festgestellt werden, ob es sich um eine ungefährliche Form der Präexzitation handelt oder ob eine weitere Behandlung nötig ist. In manchen Fällen ist zur Klärung dieser Frage zusätzlich eine elektrophysiologische Untersuchung (EPU) notwendig.
Wird aufgrund der speziellen Eigenschaften der Leitungsbahn oder bei Symptomen (Herzrasen) entschieden, dass eine Ablationsbehandlung (Gewebeverödung) sinnvoll ist, kann diese im Klinikum Rosenheim mit hoher Sicherheit und Wirksamkeit erfolgen.
Grundsätzlich sind ventrikuläre Extrasystolen (Extraschläge aus der Herzkammer) ein häufiges und meist harmloses Phänomen. Ab einer bestimmten Anzahl von Extraschlägen, bei Symptomen oder beginnenden strukturellen Veränderungen am Herzen können ventrikuläre Extrasystolen behandlungsbedürftig sein.
Extrasystolen können prinzipiell aus jedem Bereich der Herzkammern kommen. Ein häufiger Ursprungsort ist die Region des sog. rechts- oder linksventrikulären Ausflusstraktes. Liegen strukturelle Veränderungen am Herzen vor, z. B. eine Narbe im Herzmuskel nach Herzinfarkt, können Extraschläge auch hier ihren Ursprung haben. Anhand eines Ruhe-EKG kann der behandelnde Arzt den Ursprungsort abschätzen und mit einem Langzeit-EKG die Häufigkeit und Komplexität (multiple Ursprungsorte) bestimmen. Ferner ist unter Berücksichtigung einer evtl. zugrunde liegenden Erkrankung, der Symptomatik, bildgebender Verfahren (z.B. Echokardiographie, ggf. Kardio-MRT) sowie bestimmter Parameter im (Langzeit-)EKG eine Risikoabschätzung möglich.
Im Falle behandlungsbedürftiger Rhythmusstörungen bestehen verschiedene therapeutische Optionen, die u. a. von der Ursache und der Lokalisation der Extrasystolen abhängen. Prinzipiell besteht die Möglichkeit zur medikamentösen Therapie. Alternativ, insbesondere bei einem einzelnen Ursprungsort und hoher Aktivität, kann eine elektrophysiologische Untersuchung (EPU) mit 3-D-Mapping (Kartierung) und dem Ziel einer Ablation (Verödung) des Fokus indiziert sein.
Ventrikuläre Tachykardie
Die klinische Bedeutung von ventrikulären Tachykardien (schnelle Herzrhythmusstörungen aus den Herzkammern) reicht von relativ harmlosen Phänomenen bis hin zu lebensbedrohlichen („malignen“) Ereignissen, insbesondere bei Nachweis von strukturellen Veränderungen des Herzens (z. B. bei Herzmuskelerkrankungen oder nach abgelaufenem Herzinfarkt). Bei Aufzeichnung von ventrikulären Tachykardien sollte deshalb eine umfangreiche diagnostische Abklärung erfolgen, ggf. einschließlich einer elektrophysiologischen Untersuchung (EPU). Über eine Aufzeichnung der ventrikulären Tachykardie im 12-Kanal Ruhe-EKG lässt sich der Ursprung der Tachykardie in der Herzkammer ableiten.
In Abhängigkeit vom individuellen Risiko und von der Art und des Fortschritts der Grunderkrankung sind die therapeutischen Optionen vielfältig. Sie reichen von einer rein medikamentösen Therapie über die Implantation eines Cardioverter-Defibrillators (AICD) bis hin zu einer EPU mit Verödung des Fokus der Tachykardie (Katheterablation) unter Einsatz eines modernen 3-D-Kartierungssystems (CARTO).


BESUCHSZEITEN
Klinikum Rosenheim
Mo.-So. 10-18 Uhr
Parken
Klinikum Rosenheim
Ellmaierstraße 23
83022 Rosenheim
Parkplätze befinden sich direkt am Klinikum sowie gegenüber des Haupteingangs im Parkhaus P9.